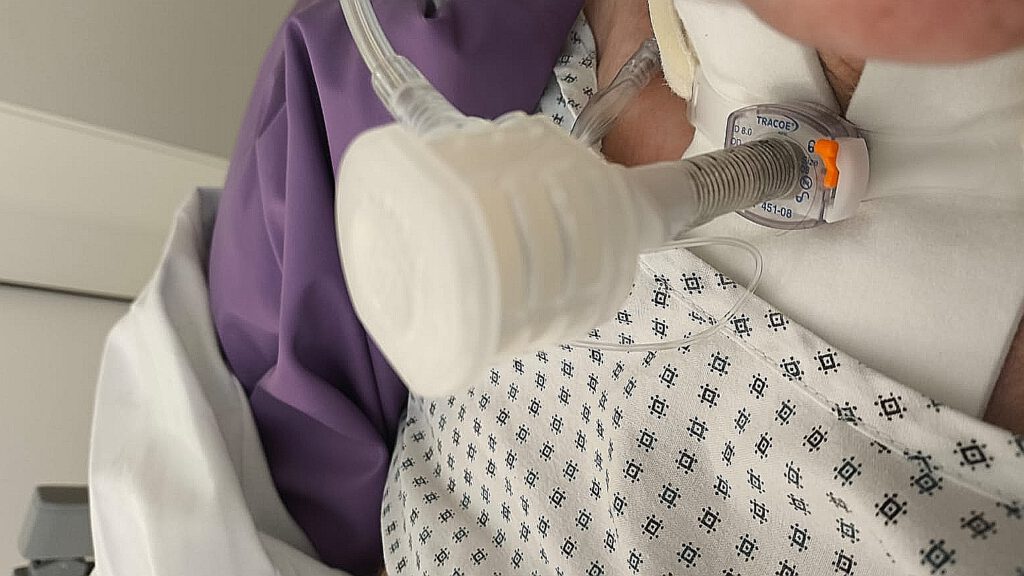
Logopädie macht’s möglich: Der Weg zur Dekanülierung bei Wachkomapatienten!
Am 13.05.2025 war die Dysphagie-Fachtherapeutin Lisa Bergmann bei Wachkoma NRW als Dozentin zu Gast. Bei den meisten neurologisch schwerst Betroffenen wird anfangs in der akuten intensivmedizinischen Behandlungsphase ein Tracheostoma, ein künstlicher Luftröhrenzugang, angelegt. Das Tracheostoma dient einerseits dazu eine eventuelle Langzeitbeatmung zu ermöglichen. Die andere wichtige Funktion ist der Schutz der unteren Atemwege vor einer Aspirationspneumonie mittels einer geblockten Trachealkanüle. Die Ernährung erfolgt generell über eine Magensonde.
Die bewusstseinsgestörten und tracheotomierten Patienten sind auf ein effizientes Sekretmanagement durch examiniertes Pflegepersonal oder auch geschulte Angehörige angewiesen. Die Auswahl der individuell optimalen Trachealkanüle, therapeutisches Absaugen und regelmäßiges Entblocken sind dabei von zentraler Bedeutung. Wichtige Informationen zum endotrachealen Absaugen findet man hier:
https://www.fahl.com/de/service/blog/endotrachealeabsaugung
Generell haben alle geblockten Kanülen eine kleine aufblasbare Manschette am unteren Ende der Kanüle: den sogenannten Cuff. Der Cuff wird mit Luft gefüllt (geblockt), um den Raum zwischen Kanüle und Luftröhre abzudichten. So soll verhindert werden, dass Sekret in die unteren Atemwege gelangt. Jedoch ist ein 100%iger Aspirationsschutz auch mit optimaler Blockung niemals garantiert. Es besteht noch immer die Gefahr einer Mikroaspiration von kontamierten Flüssigkeiten.
Frau Bergmann betonte in diesem Zusammenhang, wie unerlässlich eine regelmäßige therapeutische Mundpflege zur Prophylaxe einer bakteriellen Pneumonie bei allen Dysphagiepatienten ist.
Patienten mit geblockter Kanüle können nicht mehr über Mund und Nase atmen. Eine Lautproduktion (Phonation) bzw. Sprechen ist nur mit entblockter Kanüle kombiniert mit Sprechaufsatz oder mit einer speziellen Sprechkanüle möglich.
In der Regel ist durch die erworbene Hirnschädigung die Wahrnehmung im Mund- und Rachenraum stark beeinträchtigt. Dauerhaft geblockte Trachealkanülen haben zusätzlich negative Auswirkungen auf die Sensibilität in diesem Bereich. In der Folge verschlechtert sich, der durch den Hirnstamm gesteuerte reflektorische Schluckvorgang weiter massiv.
Lisa Bergmann erläuterte in ihrem Fachvortrag verschiedene Therapieansätze und Techniken, die speziell auf Patienten mit chronischen Bewusstseinsstörungen abgestimmt sind, damit ein physiologischer Schluckvorgang trainiert wird. Sie verdeutlichte, wie wichtig bei der individuell angepassten Dysphagietherapie eine enge Zusammenarbeit mit den Angehörigen ist, um das Ziel zu erreichen auch Patienten nach einer erworbenen Hirnschädigung wieder zu dekanülieren. Auf diese Weise soll eine signifikante Verbesserung der Lebensqualität und eine maßgebliche Reduzierung der Pflegebedürftigkeit erzielt werden. Weitere Therapieziele wie Anbahnung einer oralen Ernährung sowie Kommunikation über Laute / Sprachproduktion können darauf aufbauen.
Die sogenannte FEES-UNTERSUCHUNG=fiberoptic endoscopic evaluation of swallowing ist ein zentrales bildgebendes Verfahren, um eine Schluckstörung diagnostisch zu beurteilen oder diese eventuell komplett auszuschließen. Dabei wird ein dünner, flexibler Schlauch mit einer Kamera (Endoskop) durch die Nase in den Rachen eingeführt. So kann bei der Untersuchung direkt beobachtet werden, wie der Patient schluckt und ein mögliches Aspirationsrisiko kann analysiert werden. Bei der FEES wird auch die Reaktion der Patienten auf verschiedene Nahrungsmittel, Konsistenzen und Flüssigkeiten direkt getestet. Das Ziel ist gezielte Therapieansätze und kompensatorische Methoden bei nicht korrektem Schlucken zu entwickeln.
Lisa Bergmann präsentierte der SHG Wachkoma NRW Videoaufnahmen von FEES-Untersuchungen, die den Unterschied zwischen einem physiologischen (gesunden) Schluckakt und einem pathologischen Schluckvorgang verdeutlichten.
Frau Bergmann verfügt über die Möglichkeit mit einem mobilen FEES-Diagnosegerät bei Wachkomapatienten diese Untersuchung ambulant zu Hause oder in einer stationären Pflegeeinrichtung durchzuführen. So werden aufwendige Transporte in eine Klinik vermieden und die Patienten werden in ihrer vertrauten Umgebung untersucht.
Die Anwesenheit eines Arztes ist dabei jedoch erforderlich um sicherzustellen, dass die Untersuchung sicher und effektiv durchgeführt wird. Dieses gewährleistet auch, dass im Fall von Komplikationen, wie z.B einer Reizung des Vagusnervs, sofortige medizinische Hilfe zur Verfügung steht. Der Vortrag schloss mit einer offenen Fragerunde, in der die Teilnehmer ihre Erfahrungen und Anliegen mitteilen konnten.
Christiane Dubois / Landesvertretung NRW